外来服薬支援料1は地域支援体制加算の要件にもなっており、近年は算定する機会も多くなっている調剤報酬の一つです。
しかし、外来服薬支援料1は実務内容の自由度が高く、以下のような疑問点や懸念点も発生しやすい特徴があります。
◼︎ 診療報酬の告示や通知を読んでも何をすれば良いかわかりにくい
◼︎ どこまでやれば加算を取って良いのか判断しにくい
◼︎ 具体的な事例が思いつかない
上記のような点を解決せずに適当に算定すると、レセプトが返戻となったり個別指導で指摘される可能性もあります。
今回の記事では私自身の経験のほか、厚生労働省の告示や通知、疑義解釈、日本薬剤師会が監修の書籍や情報誌を参照して、外来服薬支援の算定事例や算定時の注意点などについてまとめました。
比較的算定しやすいパターンをまとめているので、算定数を増やしたい場合や実際の調剤において算定して良いか迷っている場合に参考にしていただける内容になっています。
実際に外来服薬支援料1を算定できるかは、調剤した日や関連する医療機関の処方、薬局での対応内容などが関わってくるため、今回挙げた事例を参考にしてください。
外来服薬支援料1の算定事例①|持参された調剤済みの薬を一包化
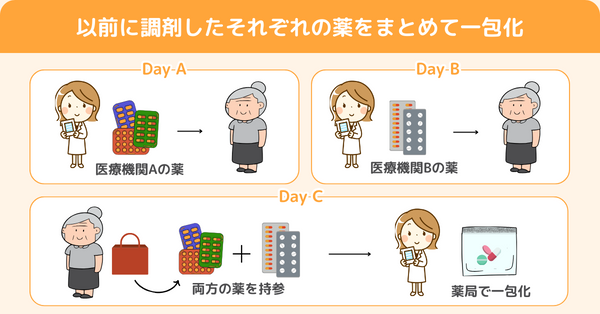
患者さんが医療機関Aの処方箋を持参。調剤してお渡し。
別の日、同じ患者さんが医療機関Bの処方箋を持参。調剤してお渡し。
さらに別の日、調剤済みの医療機関Aと医療機関Bの薬剤を患者さんが持参して、両方の薬剤をまとめて一包化してほしいと希望。
両方の医療機関の処方医に許可を得て一包化してお渡し。
このケースは特に問題なく外来服薬支援料1を算定できると考えられます。
少し不安になる点として、医療機関A、医療機関B共に自薬局にて調剤しており、他の薬局や医療機関の院内処方された薬剤などが含まれなくても良いのか、という点があります。
令和4年(2022年)厚生労働省の診療報酬の通知を見る限り、「他の保険薬局で調剤された薬剤や保険医療機関で院内投薬された薬剤を服用していないか確認し、極力これらの薬剤も含めて」とありますが、必ずしも他の薬局や医療機関の院内処方を含む必要はないと読み取れます。
また、質問の意図としては逆の意味になりますが、日本薬剤師会の平成20年(2008年)のQ&Aでは「当該薬局で調剤した薬剤のみ対象になるのか。」という内容に対して以下のような回答となっています。
こちらもあくまで「努める」という表現から、他の薬局で調剤された薬剤や院内投薬された薬剤は必ずしもなくても良いと解釈できます。
外来服薬支援料1の算定事例②|新規の処方箋と、以前の他院の薬を一包化
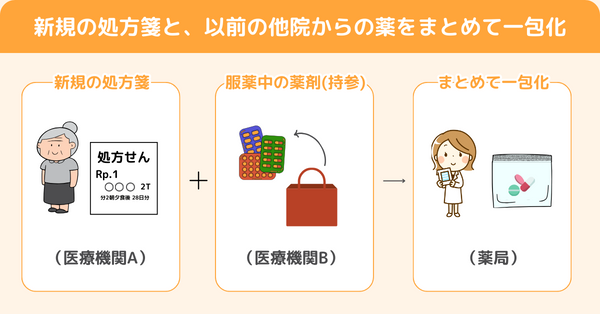
患者さんが医療機関Aの処方箋を持参。
さらに以前に調剤した医療機関Bの薬も持参。医療機関Aの薬とまとめて一包化して欲しいと希望あり。
両方の医療機関の処方医に許可を得て一包化してお渡し。
このケースも算定ができると考えられます。
先述した算定事例①との違いは、片方の医療機関(医療機関A)の薬については、当日に処方箋を持ってきているという点です。
令和4年(2022年)の厚生労働省の診療報酬に関する告示や通知では「服薬中の薬剤について」や「調剤済みの薬剤について」という文言が使われており、基本的に処方箋を持参した当日の薬については外来服薬支援料1の対象外と読み取れます。
しかし、今回は医療機関Bの薬は「服薬中の薬剤」、「調剤済みの薬剤」に該当すると考えられるため、これを併せて一包化することで外来服薬支援料1の対象となると認識しています。
このパターンに似たものが平成20年(2008年)の厚生労働省の疑義解釈資料でQ&Aがあり、下記のような回答となっています。
上記の回答から今回のようなパターンでも外来服薬支援料1は算定できると考えられます。
外来服薬支援料1算定のポイント
・当該患者が「服薬中の薬剤」について服薬管理を支援する必要がある
注意点として、上記の回答でもあるように一包化加算(現状の外来服薬支援料2)と外来服薬支援料1は併算定できない点が挙げられます。
厚生労働省の令和4年(2022年)の新しい疑義解釈では、上記と似た質問に対する回答で併算定できない旨が明記されています。
このため、仮に医療機関Aの処方で外来服薬支援料2の要件を満たし一包化指示があったとしても、外来服薬支援料1を算定する場合は外来服薬支援料2は併算定しないようにしましょう。
外来服薬支援料1の算定事例③|院内処方の薬を薬局で一包化
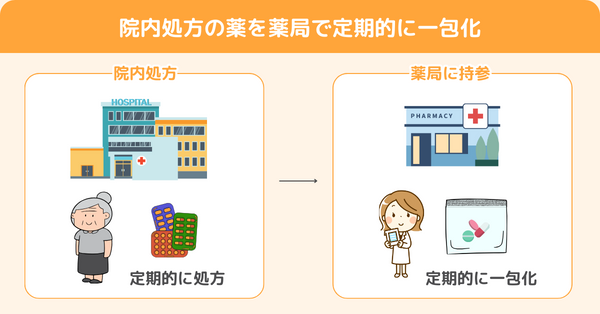
患者さんが病院で院内処方されている薬を薬局に持参して、一包化を希望。
そして、その後も病院内での一包化は難しいため、継続して薬局に持参し一包化を希望している。
このケースについては、1回目は算定可能で2回目以降は算定不可と個人的に考えていました。しかし、繰り返しとなる2回目以降も算定できる可能性があるようです。
前提として2回目以降が算定不可と考えていた理由として、平成20年(2008年)の厚生労働省の疑義解釈資料にて、以下のようなQ&Aが出されています。
上記の疑義解釈では、院内処方を継続して薬局で一包化するケースでは繰り返して算定できないことが明記されています。
しかし、日本薬剤師会編集の保険調剤Q&A 令和4年版(発行:じほう)では以下のようなQ&Aがあります。
上記内容では、院内投薬の薬剤の一包化について2回目以降も継続して外来服薬支援料1を算定できると読み取れます。
しかし、先に挙げた「繰り返し外来服薬支援料を算定することはできない」としている平成20年(2008年)の厚生労働省の疑義解釈と整合性が取れていない印象を受けます。
この疑問点を解消するものとして、保険調剤Q&Aの記載の元となっている雑誌「調剤と情報」(発行:じほう)の記載が参考となります。
「調剤と情報」2016年10月号では、2016年に外来服薬支援料の算定が月1回限りと改正されたことから、2008年の厚生労働省の疑義解釈は廃止されたと解釈して差し支えない旨の内容が書かれています。
上記の理由については個人的には一定の納得感があり、今回の院内処方が繰り返されるパターンについて繰り返し算定できると解釈しても良いのかと思います。
外来服薬支援料1算定のポイント
・算定できる回数は月1回と定められている。この範囲であれば院内処方を薬局で繰り返し一包化する場合でも繰り返し算定できるという見解もある。
ただし、このパターンを算定できないとしている資料もいくつかあります。
「算定できない」としている一つ目の資料は日医工が作成している日医工医療行政情報です。インターネットで調剤報酬について等を検索するとStu-GEという行政情報・医薬品情報の解説まとめサイトであり、比較的よく検索上位に表示されるため閲覧した経験がある人も多くいると思います。
このサイトに日医工医療行政情報が掲載されており、外来服薬支援料1についてもまとめられています。
その2022年度改定版の資料で、疑義解釈の例として平成20年(2008年)の厚生労働省の疑義解釈の回答がそのまま掲載されています。
上記内容が2022年度改定版として掲載されているので、外来服薬支援料1について院内投薬の繰り返し一包化のパターンは算定できないと解釈できます。
しかし、これについては平成20年(2008年)の厚生労働省の疑義解釈をそのまま掲載しており、それを資料として毎回アップデートしている印象です。
先述した「調剤と情報」が言及している平成28年(2016年)4月に算定回数が定められた点などの考慮は特にないように見られるため、個人的には納得感のある理由が記載されている「調剤と情報」および「保険調剤Q&A」の算定できるとしている解釈を優先したいと考えています。
「算定できない」としている二つ目の資料は保険薬局業務指針 2022年版(発行:薬事日報社)です。
こちらの書籍で調剤報酬に関するQ&Aをまとめたページでは、外来服薬支援料1について以下の内容が記載されています。
こちらに関しても、厚生労働省の平成20年(2008年)5月9日の疑義解釈をそのまま使用している印象を受けるので、平成28年(2016年)4月に月一回までという算定回数が定められた点は考慮はせず、そのまま当時の文言を引き継いで掲載しているだけという可能性があります。
ただし、注意したいのがこの書籍は日本薬剤師会が編集しているという点です。
院内処方の繰り返し算定パターンで、先述の「差し支えない」と記載されている保険調剤Q&A(発行:じほう)も、同じく日本薬剤師会が編集した書籍です。
編集が同じ団体なのに、書籍ごとに見解が違うのはいかがなものか…とちょっと思いますが。
しかし、繰り返しになりますが、2回目以降も算定できるとされる理由にもある程度納得感があるため、保険調剤Q&Aの結論を個人的には推したいと思っています。
現場レベルの実態としては、継続して一包化することは患者さんの役に立つことであり薬局側もそれなりの労力がかかるため、月1回と回数が決まっている範囲では不当な請求になるようなものではないと感じます。
処方箋がないこのケースで他に何かしら算定するとしても、情報提供して服薬情報提供料を算定するくらい?になるので、それだと流石に労力に見合わず、実施したくない薬局も多くなってしまいます。
そのため、個人的には今後このようなケースを経験する場合は外来服薬支援料1を算定したいと考えています。
もし、現場の薬剤師さんで上記の内容で算定することに確信が持ていない場合は、経営者レベルの人やある程度責任を持てるレベルの人たちに決めてもらうのが良いかもですね。(チェーン薬局さんの場合は、ブロック長さんとかエリア長さん、もしくはその上とか?でしょうか。)
算定する際の注意点など
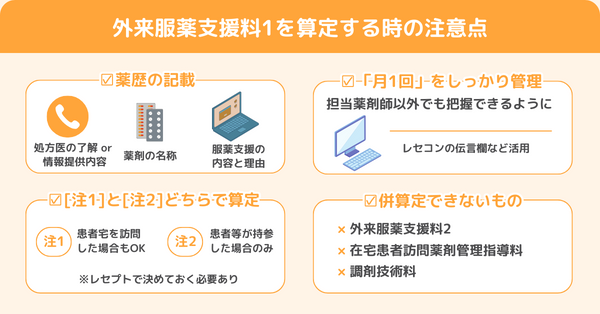
外来服薬支援料1を実際に算定する際の注意点についてです。
薬歴の記載
外来服薬支援料1を算定する際に薬歴に記載する内容は、令和4年(2022年)厚生労働省の診療報酬の通知にて明記されています。
整理すると、
① 処方医の了解を得た旨 or 情報提供した内容
② 当該薬剤の名称
③ 服薬支援の内容と理由
上記3点の記載が必須となります。
①については、外来服薬支援料1のうち注1と注2のどちらで算定するかによって変わってきます。
注1は、①の記載(処方医の了解を得た旨 or 情報提供した内容)のうち「処方医の了解を得た旨」を薬歴に記載するパターンです。外来服薬支援を実施する薬剤の処方医(複数いる場合は全ての処方医)に対して了解を得てから外来服薬支援を実施します。なお、患者さん宅に訪問して外来服薬支援を実施する場合は、こちらの注1で実施することになります。
注2は、①の記載のうち「情報提供した内容」を薬歴に記載するパターンです。こちらは、高齢労働省の通知にて患者又はその家族等に対して、いわゆるブラウンバッグ運動を事前に周知しておくことが必要とされています(調剤報酬点数表に関する事項 令和4年3月4日保医発0304第1号 別添3)。ブラウンバッグ運動を実施している患者さんが薬剤を持参し、それに対して外来服薬支援を実施した場合には、トレーシングレポートなどで情報提供し、その内容を薬歴にも記載するようにしましょう。
②(当該薬剤の名称)は外来服薬支援を実施する薬剤の薬剤名を書くということ。複数の医療機関の処方にまたがる場合も当然、複数の医療機関の当該薬を書く。
③(服薬支援の内容と理由)は服薬支援の内容と理由。内容は一包化したなら一包化した旨。理由は患者さんが希望している旨や、治療する上でコンプライアンス向上が期待できる旨、患者さんの服薬管理の助けになる旨などが適当だと思われます。
注1で算定するのか、注2で算定するのか、を最初に決める
先述のとおり、外来服薬支援料1を算定する場合、注1と注2の2種類があります。
注1と注2の大きな違いとして、処方医の了解を事前に得るのが注1、事後にトレーシングレポートなどで医療機関に情報提供するのが注2です。
なお、注2は患者さん等が薬局に持参した場合と限定されているため、患者宅を訪問して服薬支援をした場合は注1の一択となります。
なお、この注1と注2の選択はレセプトの際に必要となるため、事前に必ず明確にしておくようにしましょう。
個人的な意見としては、注1の方をメインに外来服薬支援1を実施するのが無難と考えています。
理由として、注2は必ずしも事前に処方医に確認する必要ありませんが、事後に服薬支援をした旨を報告すると機嫌を損ねる医師がいないとも限りません。また、処方内容に関して医療機関側で何らかのこだわりが合ったりする可能性もゼロではないため、やはり事前に確認しておくと安心と言えます。
薬剤師の判断で事前に医師に確認しなくてもできることが増えるのは喜ばしいとも言えますが、万が一トラブルになる可能性を考えるとやはり事前に医師の了解を取っておくのが無難です。そうすると自ずと注1の事前の了解の要件を満たすため、あえて注2の方で外来服薬支援を算定する必要もありません。
ただし、普段からしっかりと医師とコミュニケーションを取れている場合などは、事後に報告して注2で算定するのもありだと思うので、処方医との関係性なども考慮して決めるのが良いでしょう。
算定回数の「月1回」をしっかり管理
外来服薬支援料1は算定できる回数が「月1回に限り算定する」と明確に決められています(調剤報酬点数表 令和4年 厚生労働省告示第54号 別表第三 )。
あまり頻繁に算定できるものではないかもしれませんが、それでも月内の算定の有無について管理するルールは薬局内で作っておくのが良いでしょう。
薬歴を見ればわかる、という管理の仕方もありますが、複数のスタッフがいる薬局であれば事務さんや実際に算定をした薬剤師以外の薬剤師でもすぐに確認できるような仕組みがベストです。
レセコンで個々の患者さんごとの伝言欄など活用して誰でもすぐに確認できるようなルールにしておきましょう。
併算定できないもの
外来服薬支援料1と併算定できないものとして以下が挙げられます。
外来服薬支援料2
外来服薬支援料2(旧:一包化加算)と外来服薬支援料1は同じタイミングで併算定することはできません。
この点については、算定事例②でも紹介した厚生労働省の令和4年(2022年)の疑義解釈が根拠となります。
一包化の加算が現在の「外来服薬支援料2」という名称になる以前から、一包化の加算と現在の外来服薬支援料1は併算定できないとされており、現在の調剤報酬においても変わりないという状況です。
注意するシチュエーションとして、本記事の算定事例②で挙げたような場合があります。
患者さんが「服薬中の薬剤」と併せて、新たな処方せんを持参して両方の一包化を希望した場合、処方内容によっては外来服薬支援料2の算定要件も満たすケースがあります。
このようなケースで服薬支援を実施した場合は外来服薬支援料1の要件も満たすことができますが、外来服薬支援料1と外来服薬支援料2の両方を算定することはできないため、どちらか一つを選ぶ必要があります。
なお、外来服薬支援料1と2の要件をどちらも満たしている場合、どちらを優先して取る等の規定は見つけられなかったため、基本的には薬局側の判断でどちらを算定するか決めて良いものと考えられます。
在宅患者訪問薬剤管理指導料、居宅療養管理指導費(他の医療機関や薬局が行っている場合も含む)
在宅患者訪問薬剤管理指導料を算定している患者さんも外来服薬支援料1を算定することはできません。
この点については、令和4年(2022年)厚生労働省の診療報酬の通知でも明記されています。
介護報酬の居宅療養管理指導費、介護予防居宅療養管理指導費で算定している場合も同様に、外来服薬支援料1は算定できないと認識できます。
上記の通知のとおり、注意する点として「他の保険医療機関又は保険薬局の薬剤師が訪問薬剤管理指導を行っている患者」も併算定できないという点が挙げられます。
在宅は他の薬局がやっているが、臨時の薬だけ別の薬局を利用する、というケースも可能性として考えられます。患者情報の収集をしっかりして、併算定を防ぐようにしましょう。在宅を算定している患者さんは本人が外出せず、家族の方が来局されるケースも多くあります。ご高齢の患者さんで本人ではなく家族が来局されている場合などは特に注意が必要と言えそうです。
調剤技術料(調剤基本料、薬剤調製料)
調剤基本料や薬剤調整料などの「調剤技術料」全般も併算定はできません。
こちらも、令和4年(2022年)厚生労働省の診療報酬の通知が根拠となります。
外来服薬支援料1は処方箋によらない服薬管理の支援が目的であるため、一般的な処方箋調剤とは異なるものです。原則として調剤技術料は算定しないよう注意しましょう。
ただし、本記事の算定事例②で挙げたような場合では、同じタイミングで調剤技術料を算定できるケースと考えられます。
患者さんが「服薬中の薬剤」と併せて、新たな処方せんを持参して両方の一包化を希望した場合、新たな処方箋の調剤に関しては調剤技術料の算定は可能と考えられます。
レセプトとして新たな処方箋の調剤に対する算定と、「服薬中の薬剤」に対する外来服薬支援料1の算定がそれぞれ別の入力となります。
こんなパターンは取れる?
このようなパターンは外来服薬支援料1を算定できるか、という点を確認していきます。
複数医療機関の処方箋を同時に2枚以上受付し一包化した場合
複数の医療機関による2枚以上の処方箋を同時に受領し、両方をまとめて一包化をした場合に算定できるか?
これは私の中でも結論が出ていません。
算定不可と読み取れる資料、算定可能と読み取れる資料のいずれもあります。
算定不可とする代表的な資料は、平成24年(2012年)の厚生労働省の疑義解釈資料における以下のQ&Aです。
上記とおり、処方箋を受け付けた段階では「服薬中の薬剤」ではないため、現状の外来服薬支援料1には該当しないとのことである程度納得感もあります。
日医工が作成しているStu-GEの日医工医療行政情報もこの疑義解釈をそのまま踏襲して掲載しており、2022年度版でも算定不可としています。
一方で、算定可能と読み取れるものでは、日本薬剤師会編集の保険調剤Q&A 令和2年版(発行:じほう)があります。
上記内容からは複数の処方箋を受け付けた時点で一包化した場合でも、外来服薬支援料1が算定できると読み取れます。これは「服薬中の薬剤」でないと算定できないとしている、平成24年(2012年)の厚生労働省の疑義解釈と整合性が取れてない印象を受けます。
このQ&Aについても、保険調剤Q&Aの記載の元となっている雑誌「調剤と情報」(発行:じほう)の記載を確認すると以下のような内容となっていました。
上記のより詳しい理由をみても個人的には「服薬中の薬剤」が含まれていない点をクリアできるような内容ではない印象を受けます。
時系列で考えると「算定できる」としている平成20年(2008年)「調剤と情報」処方・調剤・保険請求のQ&Aがあり、その後に「算定できない」と結論づけている平成24年(2012年)の厚生労働省の疑義解釈資料が出されています。
仮に保険調剤Q&Aの「算定できる」としている記載が平成20年(2008年)「調剤と情報」の内容を継続して掲載しているだけであれば、時系列を考えると平成24年(2012年)に「算定できない」としている厚生労働省の疑義解釈資料を優先した方が良いのかとも思います。
そして、保険薬局Q&Aのさらに新しい令和4年(2022年)版ではこの事例は掲載されなくなりました。令和2年(2020年)版までは掲載されていたものが、令和4年(2022年)版でなくなった理由はわかりませんが、新しい版だとこの事例がない点は、このようなケースで外来服薬支援料1を算定するのを少し躊躇する理由になったりします。
算定可能と読み取れるものをもう一つ。弘前薬剤師会 社保スキルアップセミナーの資料がWEB上で閲覧できます。医療保険委員会の方が解説されている資料であり、一定の信頼性がありそうです。
この資料のP.32 Q18では以下のような解説があります。
上記について、一包化加算(現在は外来服薬支援料2)は取れないのは当然として、現在の外来服薬支援料1は算定できると解説しています。
2018年の資料であるため、平成24年(2012年)に「算定できない」としている厚生労働省の疑義解釈資料よりも後であり、参考にして良さそうな資料です。
ただし、こちらの内容も平成24年(2012年)の疑義解釈資料にもある「服薬中の薬剤」について含んでいない点について合理的な理由となる記載はない印象です。
資料の最後の方に保険調剤Q&Aがおすすめ書籍として掲載されているため、保険調剤Q&Aの記載を基にして作られた資料という可能性も捨てきれません。
また、あくまでスキルアップセミナーの資料である点や、大々的に公開しているような資料でもないため、同時に2枚以上に受領した場合の算定可否の担保として良いのか、悩ましいところではあります。
個人的には、やはり大元の厚生労働省の告示や通知に記載されている「服薬中の薬剤」、「調剤済みの薬剤」の文言が気になるため、同時に2枚以上に受領した場合の一包化では外来服薬支援料1は算定しない方が良いのでは、と考えています。
ただし、上記で示したような算定可能と読み取れるような資料もあるため、各薬局の判断で算定することを否定できないのが現状と言えそうです。
過去に外来服薬支援料2を算定した「調剤済みの薬剤」の服薬支援は?

過去に外来服薬支援料2を算定した「調剤済みの薬剤」を他の薬剤と合わせて再度一包化する、といったケースについてです。
調剤済みの薬剤を別の薬と合わせて一包化し服薬支援するため、外来服薬支援料1を算定できそうですが、気になるのは過去に外来服薬支援料2を算定しているという点です。
実施日は異なりますが、同じ薬で外来服薬支援料2と外来服薬支援料1を両方算定することになり、これは禁止されている併算定に該当するのかという疑問が浮かびます。
前述のとおり、厚生労働省の令和4年(2022年)の新しい疑義解釈で、外来服薬支援料1と外来服薬支援料2は併算定できない旨が明記されています。
このケースについても、現状では結論が出せていません。
疑義解釈で解説されている併算定は同時に算定できないという事例とも読み取れます。今回挙げたケースのように時間差で両方を算定する場合はについては、疑義解釈や通知などによる規定は見つけられませんでした。
明確に規定されているものでなく実際に2回一包化を実施しているため、両方を算定するのは問題ないという考え方もあると思う反面、決して生産性が高い対応とも言い切れないため、実際に経験した場合にあらためて外来服薬支援料1を算定するかは迷うかもしれません。
このケースについても改めて情報が見つけられた場合には追記していきます。
外来服薬支援料1の関連通知等
令和4年(2022年)の厚生労働省の診療報酬に関する告示は以下のとおり。
令和4年(2022年)の厚生労働省の診療報酬に関する通知は以下のとおり



コメント